Recibir un diagnóstico de Alzheimer nunca es fácil, cambia la vida de una familia de un día para otro, comienzas a planificar el futuro y aparece una de las preocupaciones principales: ¿sabré hacerlo bien?.
El miedo, las dudas, un duelo anticipado, una situación inesperada crean confusión de por donde empezar. Es habitual sentir una montaña rusa de emociones tales como el amor, la dedicación, la culpa, frustración y agotamiento.
En este post te damos herramientas e ideas para abordar los cuidados de personas con Alzheimer garantizando el bienestar de la persona y el cuidador.
Importancia de la estructura y los horarios fijos
Estructurar las rutinas así como establecer y cumplir con horarios fijos para las personas que padecen Alzheimer es fundamental para sentirse seguras, evitar la apatía o reducir la ansiedad por caos ya que todo tiene un orden.
Aunque su mente no pueda recordar que es la misma rutina que realizó el día anterior, su reloj biológico si.
Las horas a las que se despierta, come, se ducha, o se duerme corresponden a las de todos los días, favoreciendo la regulación del sueño, mejorar su sentido de la orientación y cognitivo.
Es importante mantener desde el principio la mayor parte de autonomía que sea posible para la persona a través de una estructura y horarios fijos para ralentizar esta enfermedad irreversible.
Adaptación de las tareas según las etapas de la enfermedad
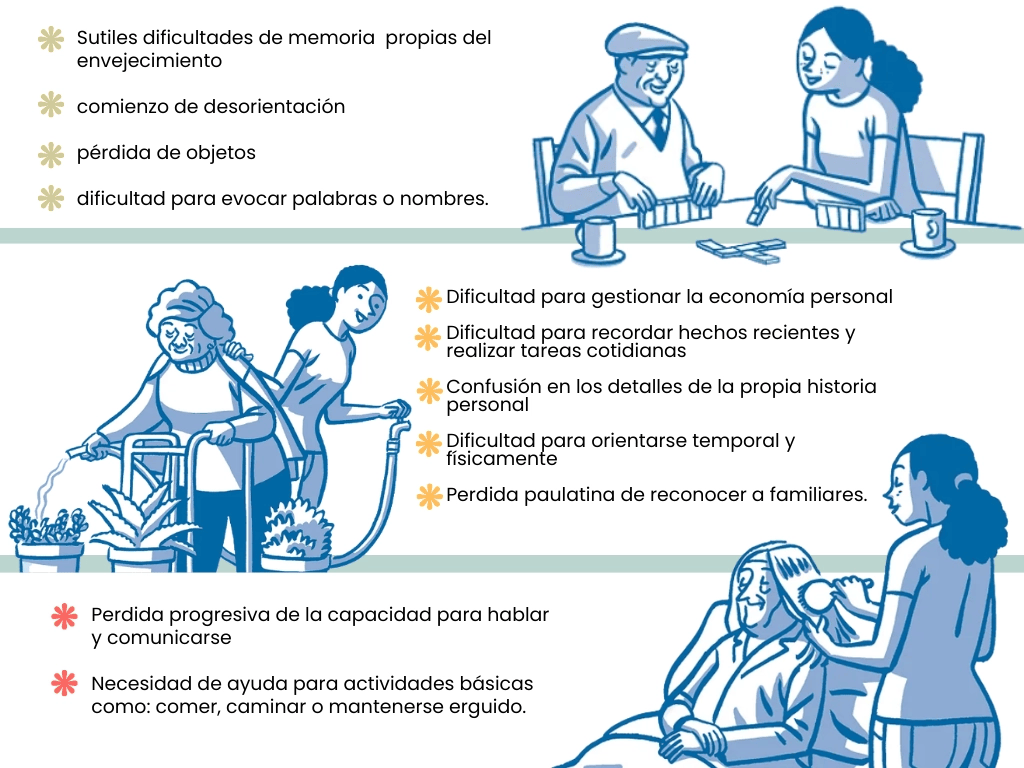
Todas las fases de la enfermedad son muy diferentes entre sí, es por ello que es importante tener en cuenta los síntomas, percepción de las capacidades físicas/psicológicas de la persona para una individualización de tareas según la fase en la que se encuentre.
- Etapa Leve o Temprana: Generalmente es en esta etapa cuando se diagnostica porque los síntomas leves se empiezan a volver más frecuentes y evidentes.
- Etapa Moderada o Intermedia: La dificultad para realizar tareas cotidianas así como recordar cosas o personas se incrementa.
- Etapa Grave o Tardía: En esta fase el movimiento y las capacidades motoras están muy deterioradas.
Planificación de la rutina y evolución de las necesidades
La planificación en una enfermedad tan cambiante debe ser estable y ajustarse a la evolución de esta. Al inicio la persona necesitará recordatorios, más adelante supervisión y en fases más avanzadas asistencia completa.
- Mantén 3 anclas diarias: la misma hora para levantarse, comer y dormir.
- 1 actividad por franja: mañana (más energía) para higiene/ejercicio; tarde para actividades calmadas; noche para bajar estímulos.
- Plan B para “mal día”: alternativa tranquila (música, fotos, paseo corto).
- Registra patrones: sueño, apetito, agitación, caídas, estreñimiento, dolor. Te ayuda a ajustar.
| Fase | Qué suele cambiar | Qué necesita más | Ajustes de rutina más útiles |
|---|---|---|---|
| Leve | Olvidos, desorganización, desorientación puntual | Recordatorios y estructura | Etiquetas, listas visuales, horarios fijos, simplificar tareas |
| Moderada | Dificultad con higiene, cocina, medicación; riesgo de deambulación | Supervisión y guía paso a paso | Tareas “por pasos”, seguridad en cocina/baño, acompañamiento en salidas, control de medicación |
| Avanzada | Dependencia alta, riesgo de atragantamiento, inmovilidad, incontinencia | Asistencia completa y confort | Rutina centrada en confort: cambios posturales, hidratación frecuente, texturas adaptadas, estimulación sensorial suave |
7 rutinas esenciales en los cuidados de una persona con Alzheimer
Las rutinas no solo organizan el día, sino que se convierten en una herramienta clave. A continuación, se presentan 7 rutinas esenciales que ayudan a cubrir las necesidades básicas diarias de forma sencilla y efectiva.
| Rutina | Qué hacer | Beneficio principal | |
|---|---|---|---|
| 1 | ⏰ Horarios fijos | Mantener misma hora para levantarse, comer y dormir | Reduce desorientación y ansiedad |
| 2 | 🛁 Higiene diaria | Aseo personal diario en el mismo orden (cara, dientes, ducha, etc.) | Mantiene salud y crea sensación de normalidad |
| 3 | 👕 Vestido sencillo | Preparar ropa fácil de poner y en orden de uso | Fomenta autonomía y evita confusión |
| 4 | 🍽️ Alimentación estructurada | Comer a la misma hora, en ambiente tranquilo | Mejora la nutrición y evita olvidos |
| 5 | 🚶 Actividad física diaria | Paseos o ejercicios suaves | Reduce agitación y mejora el estado de ánimo |
| 6 | 🧩 Estimulación cognitiva | Actividades simples (música, fotos, juegos fáciles) | Mantiene capacidades cognitivas y emocionales |
| 7 | 🌙 Rutina de sueño | Cena ligera, ambiente relajado y acostarse a la misma hora | Favorece el descanso y reduce confusión nocturna |
Estrategias para facilitar la higiene personal y el baño
Mantener una higiene digna en una persona que padece Alzheimer puede convertirse en una tarea complicada, frustrante y no es sencillo en algunos casos. Esta guía te ayudará a conseguir que no se convierta en una batalla para darle los cuidados y dignidad que necesitan.
Observar el entorno donde se va a realizar la higiene.
- Ordena el espacio. Ver demasiados objetos o desorden abruma y desorienta a la persona.
- Elige luces cálidas y temperatura que hagan el lugar más agradable.
- El uso de apoyos o sillas para poder tomar sus tiempos con calma.
Elegir un momento adecuado
Todos tenemos preferencias en cuanto a los horarios de las duchas, tomar un registro como cuidador facilita la tarea muchísimo: empiezas a conocer cosas a tener más en cuenta en qué horario quiere ducharse, si prefiere ducha o bañera, si tolera música.
No lo conviertas en una orden
Intentar transformar la ducha en algo positivo puede cambiar la experiencia completa tanto para la persona que es cuidada como para el cuidador, puedes:
- Ofrecer elecciones
- Consultar cuáles son sus preferencias
- Escuchar con empatía sus necesidades
- Frases positivas y confortables como: “Así luego nos ponemos el pijama limpio y estás más cómoda para cenar”. Envolver el momento en un ambiente más paciente y emocional.
Consejos prácticos para la elección y cambio de vestimenta
En personas con Alzheimer se requiere simplificar las opciones en los cambios de ropa preservando la mayor autonomía posible y optando siempre por la mayor comodidad.
- Mantener los armarios ordenados sólo por temporada y adecuados al clima.
- Ofrece sólo dos opciones para no abrumar a la persona.
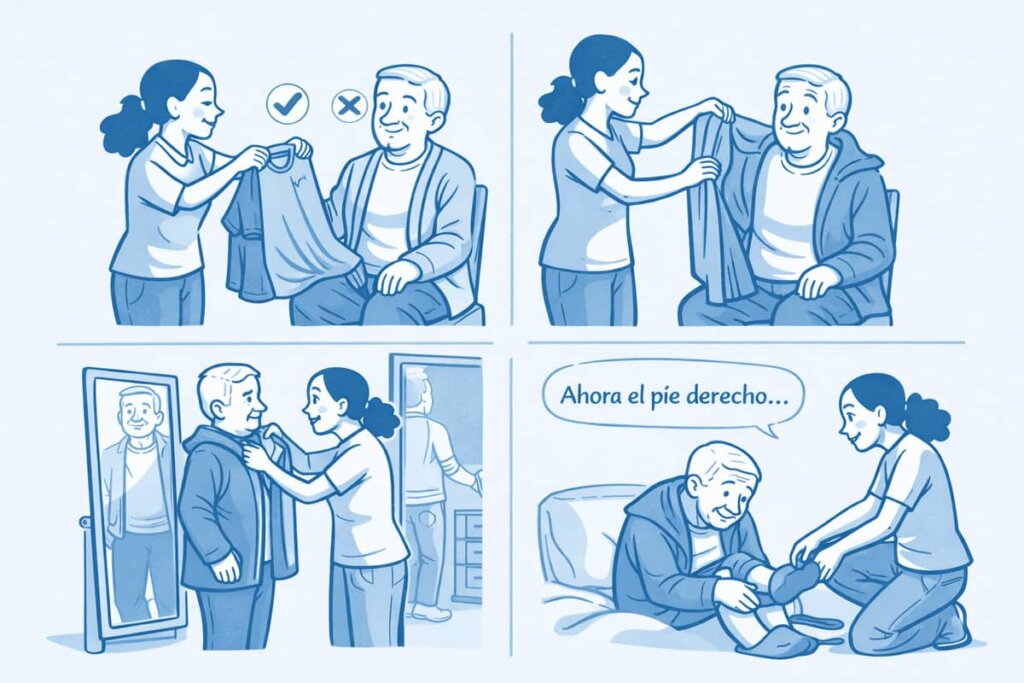
- Dejar la ropa colocada sobre la cama en el orden que debe ponerse.
- Seleccionar prendas cómodas, fáciles de poner y quitar, que no presionen.
- Reemplazar cordones por velcro.
- Establecer una rutina para vestirse, por ejemplo, siempre después de desayunar.
Si la persona presenta dificultades o resistencia.
- Evite discusiones, intente mediar y buscar una opción que favorezca a ambas.
- Instrucciones sencillas de cómo se pone la prenda o demostrarlo para que lo pueda hacer por sí misma.
- Vestirse frente a un espejo puede ayudar al auto-reconocimiento y reducir la agitación.
- Aprovecha la ducha para realizar el cambio de ropa interior.
- Acompaña, si la persona no se sostiene en pie, cámbiele la ropa inferior mientras está en la cama o si no se puede agachar colóquele los zapatos comentando cada acción que se va a realizar.
Pautas de alimentación
Aunque el Alzheimer es una enfermedad degenerativa e irreversible, la alimentación juega un papel fundamental para prevenir o retrasar el estrés oxidativo.
No necesitan seguir una dieta especial, salvo que sufran diabetes, tengan la presión arterial alta o el colesterol alto. Pero sí tienen que cuidar su alimentación.
- Pescados grasos que contengan mucho Omega 3 como el salmón, atún, sardinas, caballa. 2-3 veces por semana para proteger la memoria y mejorar la función cognitiva.
- Verduras de hoja verde: espinacas, brócoli, acelgas, son ricas en minerales y antioxidantes esenciales para el cerebro.
- Frutos rojos: Arándanos, fresas y frambuesas, que contienen polifenoles antioxidantes que pueden retrasar el deterioro cognitivo.
- Granos enteros y legumbres: Avena, quinoa, frijoles y lentejas, que aportan energía constante y fibra.
- Evitar: El consumo excesivo de carnes rojas, alimentos ultraprocesados, azúcares refinados y lácteos altos en grasa.
Manejo de problemas de deglución
En la enfermedad del Alzheimer, a medida que los síntomas avanzan aparece el problema de la deglución, dificultando la administración de alimentos, líquidos y también la toma de medicamentos. Pudiendo causar desnutrición, deshidratación o neumonía por aspiración.
No es solo “triturar todo”, sino ajustar textura, espesor y forma de comer para que la persona mayor coma segura, suficiente y con disfrute.
Para evitar la deshidratación, atragantamientos o desnutrición:
- Adaptar la textura de los alimentos a la persona cuidada: realizar comidas que se puedan triturar para darlas en formato puré.
- Para personas que aún mastican pero con dificultad: alimentos tiernos como pescado desmenuzado, tortilla, plátano maduro, yogurt líquido, gelatinas, etc.
- Adaptar los líquidos: la disfagia suele afectar más a los líquidos porque pasan muy rápidos. En la farmacia puedes encontrar espesantes sin sabor. Se trata de unos polvos con los que puedes buscar la textura óptima. Entre ellas cada textura se conoce como: Néctar, Miel y Pudín.
Evitar:
- Mezclas de texturas: cereales con leche
- Secos que se desmenuzan: galletas duras, pan tostado, etc.
- Alimentos muy duros, con semillas o hebras: carnes duras, uvas con semillas, espárragos.
Gestión eficaz de la medicación y seguimiento médico
El seguimiento adecuado permite evaluar la evolución de la enfermedad, ajustar la medicación cuando sea necesario y detectar posibles efectos secundarios o cambios en el estado cognitivo y físico de la persona. Te dejamos un Check list imprimible para la administración de medicamentos y así te resulte más sencillo el seguimiento.
| Recomendación | Cómo aplicarla | Objetivo |
|---|---|---|
| Establecer horarios fijos y asociarlos a rutinas diarias | Tomar la medicación siempre en momentos concretos (desayuno, comida, cena). | Facilitar el recuerdo y crear hábito. |
| Utilizar pastilleros semanales o electrónicos | Organizar las dosis por días y horas; usar alarmas si es posible. | Evitar olvidos, errores o duplicidades. |
| Mantener un registro escrito de la medicación administrada | Anotar qué medicamento se dio, a qué hora y en qué dosis. | Llevar control y evitar confusiones. |
| Revisar periódicamente la pauta médica con el profesional sanitario | Consultar cambios de dosis, horarios o tratamientos en revisiones. | Asegurar que el tratamiento sigue siendo adecuado. |
| Controlar posibles efectos secundarios | Observar señales como somnolencia, mareos o cambios de conducta y anotarlas. | Detectar reacciones adversas a tiempo. |
| Guardar los medicamentos en un lugar seguro y visible | Colocarlos en un sitio accesible para el cuidador, pero fuera del alcance si hay riesgo. | Mejorar la seguridad y prevenir accidentes. |
Adaptación de la vivienda para garantizar la seguridad
A medida que la enfermedad avanza, aparecen dificultades de orientación, equilibrio o juicio que aumentan el riesgo de caídas y accidentes domésticos.
Adaptar la vivienda de forma sencilla y estratégica permite crear un entorno más seguro, reducir riesgos y favorecer la autonomía y tranquilidad.
Modificaciones prioritarias en baño, cocina y dormitorio
- Para prevenir caídas: retirar alfombras sueltas, instalar barras de apoyo en pasillos, baño, escaleras, uso de asientos de ducha o alfombras antideslizantes en la ducha, cambiar la bañera por plato de ducha a ras de suelo, cama a la altura adecuada del suelo.
- Para facilitar la autonomía: uso de grifos monomando, señalizar las puertas con carteles o dibujos sencillos, evitar hacer cambios frecuentes en el mobiliario o aspecto de la casa, utilizar calendarios grandes y visibles, orden y simplicidad para generar menos estímulos y confusión.
Por seguridad, riesgo de fuga o desorientación
- Realizar cambio en la cocina de gas a placas de inducción.
- Retirar productos tóxicos o utensilios peligrosos a su alcance.
- Valorar la instalación de detectores de humo, guardar medicación bajo supervisión.
- Uso de pulseras médicas para recibir alertas en caso de escaparse de casa solo/a, considerar dispositivos con GPS para mayor tranquilidad.
Comunicación y manejo de las alteraciones de conducta
Las personas con Alzheimer tienen más dificultades con los sonidos externos como llamadas, televisiones, prestar atención a conversaciones largas, encontrar la palabra correcta al hablar u organizarlas correctamente, mantener el hilo o comprender lo que se habla. Todo esto puede derivar en nerviosismo por la frustración que pueden sentir.
La empatía es la clave para tratar a una persona con Alzheimer. Para nadie es fácil no ser comprendido.
Algunos consejos:
- Contacto visual y diciendo su nombre varias veces en una conversación.
- Adapte la velocidad, el tono y el volumen a la persona. (Algunas personas mayores tienen problemas auditivos y puede ser aún más limitante).
- Evita corregir o discutir. Valida las emociones y lo que necesite expresar.
- Utiliza preguntas sencillas de sí o no.
- Utiliza un lenguaje corporal tranquilo y relajado.
- Identifica el detonante para observar qué puedes hacer o evitar la próxima vez.
- Reduce estímulos para que no pueda generarle aún más confusión.
- Cambia la tarea por una más sencilla si es lo que le ha frustrado.
Juegos y ejercicios de estimulación cognitiva en casa
Los juegos contribuyen como terapia en personas con Alzheimer por su estimulación cognitiva y el alto componente social contra la soledad que tienen. Entre sus otros beneficios:
- Mejora la percepción sensorial y del lenguaje.
- Mejora de capacidades motrices.
- Reduce el estrés y la ansiedad.
Desde actividades en centros de día o en casa con familiares, nietos, o cuidadores, tales como:
- Bailar con su música favorita.
- Juegos de memoria .
- Pintar u otras manualidades.
- Ejercicios físicos sencillos.
Pautas de actuación ante episodios de agresividad o delirios
En fases intermedias o avanzadas tener episodios violentos, de agresividad o delirios es común.
No debes de tomártelo personal, son la forma de expresar y exteriorizar su dolor, miedos o frustración ante las cosas que van dejando de comprender y de la forma que su deterioro cognitivo les permite gestionar las emociones.
Tener estrategias efectivas y sobre todo humanas ayudan a manejar la situación de la persona y evitar la frustración del cuidador.
- Cambiar el foco de la conversación hacia recuerdos agradables.
- Hablar con tono calmado y pausado.
- No le hable a la persona usando un “lenguaje infantil” o una “voz de bebé”.
- La distracción debe ser suave y respetuosa. No se trata de corregir o confrontar, sino de acompañar y redirigir con empatía.
- Utilizar música calmante o relajante.
- Rutinas claras, tener una rutina como hemos explicado da sensación de calma.
- Valida sus emociones, frases como “entiendo que te moleste” necesitan no sentirse ignorados.
Todas estas herramientas junto a una mirada compasiva nos hacen entender que hay muchas formas de cuidar, querer y de paciencia. Abrazando una necesidad confusa hasta para la propia persona y convirtiéndote en su apoyo en los momentos más difíciles.
El bienestar del cuidador principal y la búsqueda de apoyo
El cuidado de una persona con Alzheimer no es sólo complejo; supone una gran carga emocional y física. Si el cuidador principal se rompe, el cuidado se vuelve inestable. Pedir apoyo no es un ‘extra’ , es parte del plan de cuidados.
Buscar apoyo puede significar repartir tareas con la familia, contar con ayuda a domicilio, utilizar un centro de día o acceder a programas de respiro y grupos de apoyo de asociaciones.
Cuidarte también es cuidar: descansar, comer bien y tener espacios propios no es egoísmo, es prevención.
Detección y prevención del síndrome del cuidador quemado
No se debe esperar a que aparezcan señales aún más graves y minimiza las tempranas, para que puedas identificarlas, no sostengas sólo/a, pide ayuda.
Emocionales
- Irritabilidad, llanto fácil, sensación de estar “al límite”
- Culpa por descansar o por “no hacerlo perfecto”
- Pérdida de motivación, apatía
Físicas
- Cansancio que no se quita, dolores de cabeza/espalda
- Insomnio o dormir pero no descansar
- Problemas digestivos, tensión alta, más resfriados
Mentales
- Olvidos, dificultad para concentrarte
- Sensación de “niebla” o de estar en automático
Conductuales
- Aislarte, dejar de responder mensajes
- Comer peor, abusar de café/tabaco/alcohol
- Enfadarte con la persona cuidada o con otros (y luego sentir culpa)
8 medidas que funcionan para prevenir
- Relevo programado (aunque sea poco): lo que no se agenda, no pasa.
- Rutinas simples: menos decisiones = menos desgaste.
- Bajar el listón: casa “suficientemente bien”, no perfecta.
- Pedir ayuda con tareas concretas (no “ayúdame”, sino “¿puedes venir 2 h el jueves?”).
- Higiene del sueño: turnos nocturnos si es posible, siestas cortas, apoyo sanitario si hay insomnio.
- Tiempo de recuperación diario (15–30 min) + semanal (2–3 h).
- Formación: entender la enfermedad reduce el choque emocional (“no es terquedad, es el daño cognitivo”).
- Acompañamiento emocional: grupo de cuidadores o terapia breve cuando hay culpa/ansiedad.
Recursos sociales, centros de día y ayudas a la dependencia
En España los recursos para personas con Alzheimer se ofrecen como recursos públicos (Ley de Dependencia/SAD) y recursos como asociaciones de Alzheimer. Si tienes dudas, en este post te contamos cómo puedes solicitar la Ayuda para personas Dependientes.
| Categoría | Recurso / ayuda | Qué ofrece (en la práctica) | Quién lo gestiona | Cómo se accede |
|---|---|---|---|---|
| Ley de Dependencia (SAAD) | Prevención y promoción de la autonomía | Programas para mantener capacidades (estimulación, rehabilitación, apoyo a la autonomía) | Comunidad Autónoma / Servicios Sociales | Solicitud de dependencia → valoración → PIA (BOE) |
| SAAD | Teleasistencia | Atención/remota y respuesta ante emergencias (en casa) | Comunidad Autónoma / entidad adjudicataria | Dependencia → PIA (o vía servicios sociales según CCAA) (BOE) |
| SAAD | Ayuda a domicilio | Apoyo en higiene, comida, medicación, tareas básicas y/o acompañamiento | Comunidad Autónoma / Ayuntamiento (según CCAA) | Dependencia → PIA (BOE) |
| SAAD | Centro de día / centro de noche | Atención integral diurna/nocturna + apoyo a la familia/cuidador | Comunidad Autónoma / red concertada | Dependencia → PIA (Imserso) |
| SAAD | Atención residencial | Atención continuada en centro (temporal o permanente según caso) | Comunidad Autónoma / red concertada | Dependencia → PIA (BOE) |
| Prestación económica (SAAD) | PVS (vinculada al servicio) | Ayuda económica para pagar un servicio (p. ej., centro de día, ayuda a domicilio, residencia) cuando no hay plaza pública adecuada | Comunidad Autónoma | Dependencia → PIA (Imserso) |
| Prestación económica (SAAD) | PECEF (cuidados en entorno familiar) | Apoyo económico (carácter excepcional) para cuidados en casa por cuidador no profesional | Comunidad Autónoma | Dependencia → PIA (Imserso) |
| Prestación económica (SAAD) | Asistencia personal | Ayuda para contratar asistente personal (horas) y ganar autonomía en ABVD | Comunidad Autónoma | Dependencia → PIA (Imserso) |
| Recursos Alzheimer (tercer sector) | Asociaciones Alzheimer (AFA / CEAFA) | Acogida tras diagnóstico, info legal, formación a cuidadores, apoyo psicológico, grupos, terapias no farmacológicas, respiro, y en algunos casos centro de día | Entidades sociales (AFA) | Contacto directo con la AFA de tu zona (ceafa.es) |
| Recursos especializados | CRE Alzheimer (IMSERSO, Salamanca) | Centro estatal de referencia: documentación, formación, difusión de buenas prácticas y apoyo informativo | IMSERSO | Acceso a recursos y consultas vía su web/servicios (CRE ALZHEIMER) |