Un ictus, también llamado accidente cerebrovascular o ACV, es una urgencia médica y la consecuencia cuando una parte del cerebro deja de recibir el flujo sanguíneo que necesita o un vaso sanguíneo cerebral se rompe.
En ambos casos, las neuronas empiezan a dañarse en muy poco tiempo por la falta de oxígeno y nutrientes. Los microictus también son muy comunes y los comienzos de ictus más graves, que a menudo se confunden con otras patologías.
En personas mayores, el riesgo aumenta porque suelen coexistir factores como hipertensión, diabetes, colesterol alto, arritmias o enfermedad vascular. Por eso, conocer sus señales de alarma es clave para actuar a tiempo
Cómo afecta la interrupción del flujo sanguíneo al cerebro
El cerebro necesita un aporte continuo de sangre para funcionar (la sangre es la que lleva al cerebro el oxígeno y el alimento que necesita para funcionar). Cuando una arteria se obstruye o rompe, esa zona cerebral deja de recibir oxígeno, comienza a fallar y dañarse.
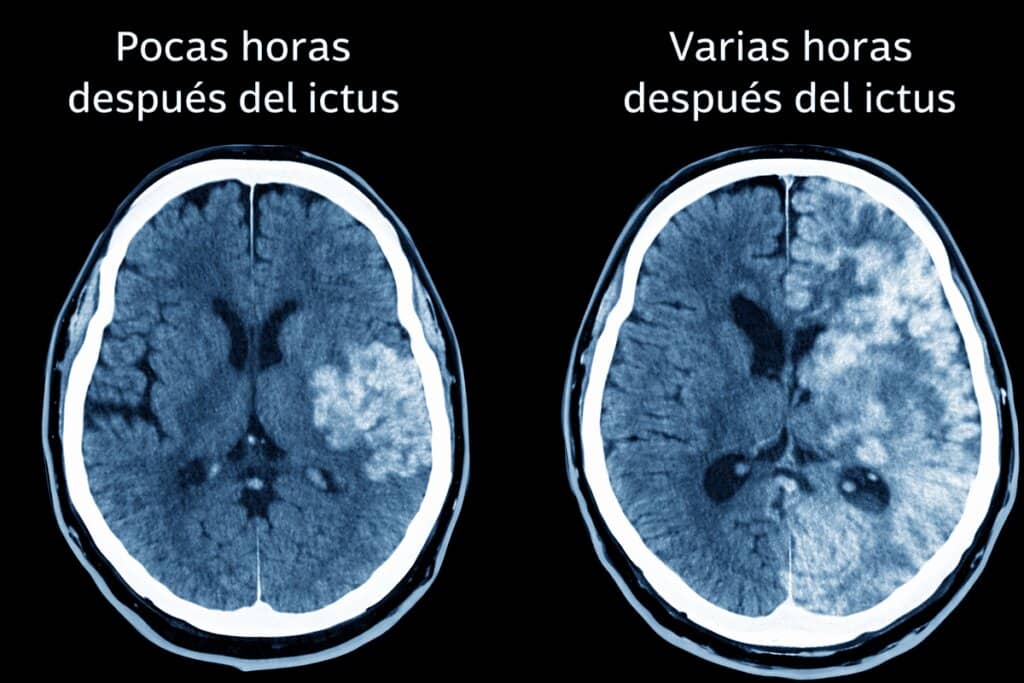
Si la falta de riego dura demasiado, las células cerebrales comienzan a morir en pocos minutos dando lugar a lesiones irreversibles.
Cada minuto sin tratamiento puede empeorar el pronóstico y aumentar el riesgo de secuelas, tales como: debilidad o parálisis, problemas de memoria, razonamiento, problemas del habla, deglución y en casos más severos lesión cerebral permanente, discapacidad e incluso muerte.
Diferencia entre un ictus, una trombosis y un derrame cerebral
Aunque muchas veces se usan como si fueran sinónimos, no significan exactamente lo mismo. El ictus es el término general, mientras que la trombosis, la embolia y el derrame cerebral son los distintos mecanismos por los que se produce una alteración del riego cerebral.
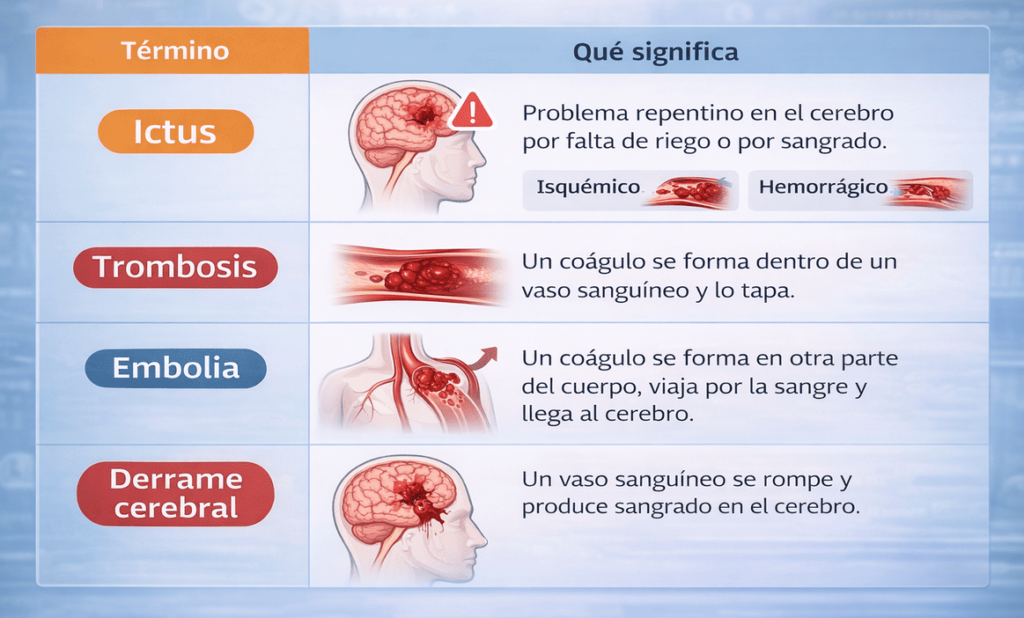
Tipos de ictus y por qué se produce cada uno
No todos los ictus son iguales. Distinguirlos ayuda a entender mejor su gravedad y el tratamiento que necesita cada persona.
Según su causa encontramos: Ictus isquémico, hemorrágico y ataque isquémico transitorio.
Ictus isquémico: El infarto cerebral por obstrucción arterial
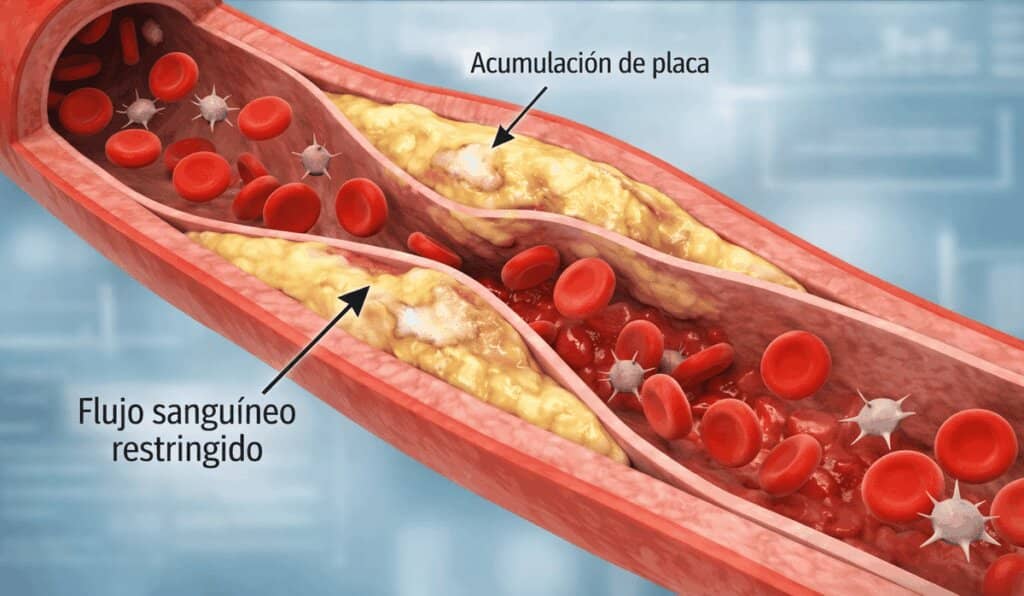
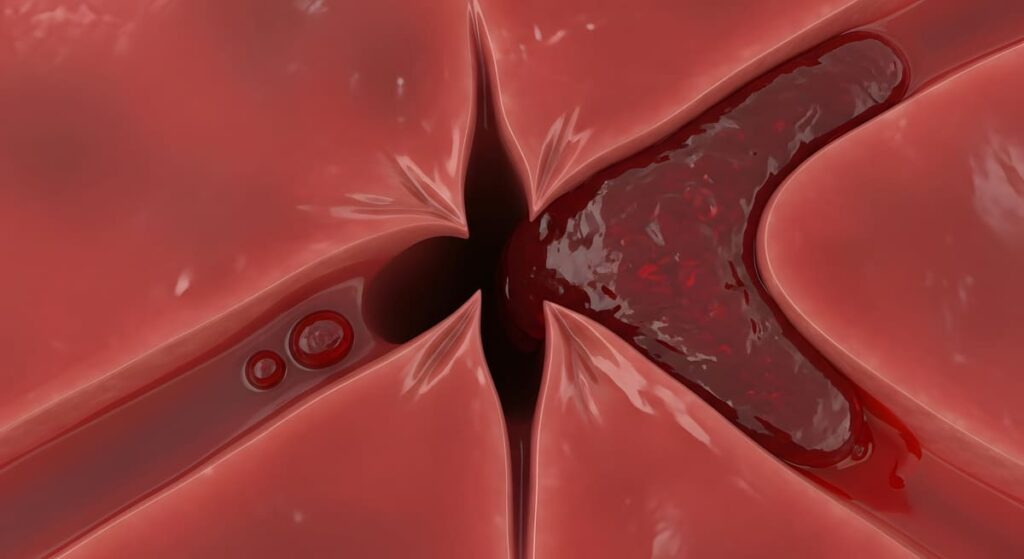
Es el más frecuente y representa la mayoría de los casos. Se produce cuando una arteria cerebral se bloquea por un trombo, un émbolo o una obstrucción relacionada con aterosclerosis. Como consecuencia, la sangre no llega con normalidad a una parte del cerebro.
Entre sus causas más habituales están:
- Placas de grasa en las arterias.
- Coágulos originados en el corazón.
- Hipertensión mantenida.
- Alteraciones del ritmo cardíaco, como fibrilación auricular.
Ictus hemorrágico: El derrame provocado por rotura vascular
Aparece cuando un vaso sanguíneo del cerebro se rompe y provoca una hemorragia. La sangre comprime el tejido cerebral y daña la zona afectada. Suele asociarse a hipertensión mal controlada, malformaciones vasculares o fragilidad de los vasos.
Aunque es menos frecuente que el isquémico, puede ser especialmente grave y requerir atención intensiva o incluso cirugía en algunos casos.
Ataque Isquémico Transitorio (AIT): La señal de advertencia temporal
El AIT es un episodio breve en el que los síntomas neurológicos aparecen y desaparecen en poco tiempo porque el flujo sanguíneo se restablece. No debe restarse importancia, ya que puede ser la antesala de un ictus más grave en las horas o días siguientes.
Síntomas de alarma para detectar un ictus a tiempo
Las tres señales clásicas que más deben alertar son:
- Desviación de la boca o asimetría facial al sonreír.
- Pérdida repentina de fuerza en cara, brazo o pierna, sobre todo en un solo lado del cuerpo.
- Dificultad para hablar o para entender lo que se dice.
Otros signos neurológicos repentinos que no debes ignorar
Además de los síntomas más conocidos, también pueden aparecer:
- Pérdida de sensibilidad o hormigueo en medio cuerpo.
- Alteración súbita de la visión.
- Inestabilidad, mareo o dificultad para caminar.
- Dolor de cabeza muy intenso y diferente al habitual.
- Confusión repentina o desorientación.
La importancia vital de actuar rápido y llamar a emergencias
Ante la mínima sospecha, no hay que esperar a que “se pase”. Lo correcto es llamar a emergencias y trasladar a la persona cuanto antes a un hospital con capacidad para atender un ictus. El tratamiento en las primeras horas mejora claramente las posibilidades de recuperación.
Principales causas y factores de riesgo del ictus
El ictus no suele deberse a una única causa. Normalmente aparece por la suma de factores vasculares, enfermedades previas y hábitos mantenidos durante años.
Factores de riesgo modificables: Hipertensión, colesterol y estilo de vida
En personas mayores, controlar estos puntos no solo reduce el riesgo de ictus, sino también el de infarto y otras complicaciones cardiovasculares.
| Factor de riesgo | |
|---|---|
| 🩺 Hipertensión arterial | Es el principal factor de riesgo y puede dañar los vasos sanguíneos con el tiempo. |
| 🧈 Colesterol elevado y aterosclerosis | Favorecen la acumulación de placas en las arterias y dificultan el paso de la sangre. |
| 🚬 Tabaquismo | Daña los vasos sanguíneos y aumenta el riesgo de obstrucciones y problemas circulatorios. |
| 🍷💊 Consumo excesivo de alcohol y drogas | Puede alterar la circulación y aumentar el riesgo de sufrir un ictus. |
| 🛋️ Sedentarismo | La falta de actividad física empeora la salud cardiovascular. |
| ⚖️ Obesidad | Se asocia a un mayor riesgo de hipertensión, diabetes y problemas vasculares. |
| 🍔 Alimentación poco saludable | Una dieta desequilibrada favorece factores de riesgo como el colesterol alto o la obesidad. |
Condiciones médicas asociadas como la fibrilación auricular y la diabetes
Algunas enfermedades aumentan el riesgo de sufrir un ictus, especialmente si no están bien controladas:
- La fibrilación auricular es la arritmia más frecuente.
- Diabetes mellitus.
- Cardiopatías.
- Enfermedad vascular previa.
- Trastornos de la coagulación.
La fibrilación auricular requiereespecial atención en personas mayores, porque puede favorecer la formación de coágulos que viajen hasta el cerebro.
Factores no modificables: Edad, genética y antecedentes familiares
Hay factores que no pueden cambiarse, pero tenerlos en cuenta ayuda a vigilar mejor la salud:
- Edad avanzada.
- Antecedentes familiares de ictus.
- Predisposición genética.
- Haber sufrido previamente un AIT o un ictus.
Diagnóstico médico y tratamientos disponibles
El objetivo principal en un primer diagnóstico es confirmar que se trata de un ictus (en ocasiones confundido con dolor de cabeza, epilepsia, hipoglucemia, tumores cerebrales o crisis de ansiedad).
En segundo lugar, diferenciar si es isquémico o hemorrágico, ya que responden a tratamientos y pautas distintas.
Pruebas de neuroimagen para confirmar la lesión cerebral
Las principales pruebas que se utilizan son:
- TAC o escáner cerebral.
- Resonancia magnética.
- Estudio de vasos cerebrales y del cuello.
- Pruebas cardíacas si se sospecha un origen embólico.
Estas pruebas permiten localizar la lesión, identificar su causa y decidir el tratamiento más adecuado.
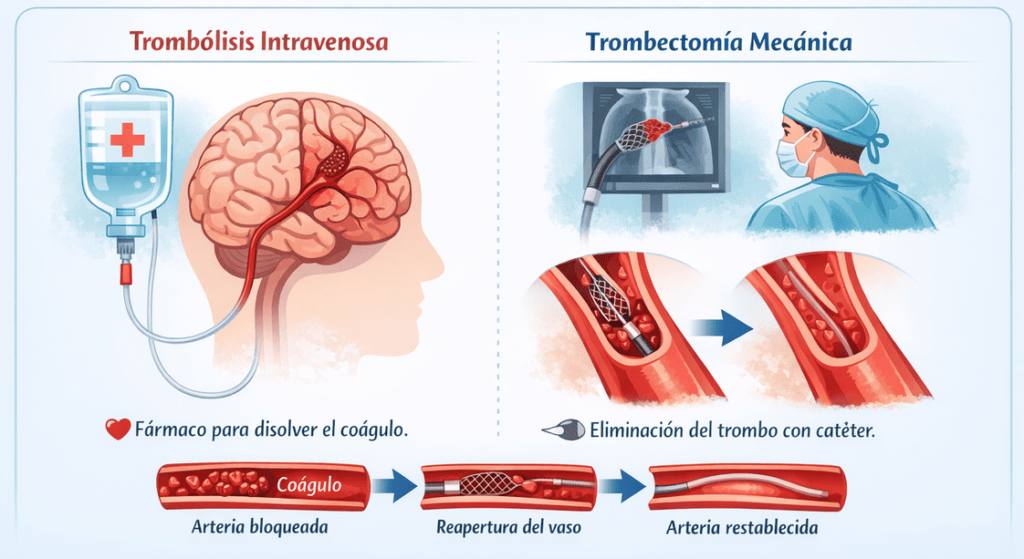
Fase aguda: Trombólisis intravenosa y trombectomía mecánica
En el ictus isquémico, si el paciente llega a tiempo y cumple criterios médicos, pueden aplicarse tratamientos de reperfusión para reabrir la arteria obstruida.
- Trombólisis intravenosa: Consiste en administrar por vena un fármaco trombolítico, como alteplasa o tenecteplasa, con el objetivo de disolver el coágulo que está obstruyendo una arteria cerebral y restablecer el flujo sanguíneo cuanto antes.
- Trombectomía mecánica: Un equipo especializado introduce un catéter, habitualmente desde una arteria de la ingle o del brazo, y avanza hasta la arteria cerebral obstruida para extraer físicamente el trombo mediante dispositivos de aspiración.
Ambos tratamientos han cambiado el pronóstico de muchos pacientes, pero dependen de una atención rápida.
Prevención para evitar la repetición del episodio
Después del ictus, es fundamental evitar una recaída. Para ello algunas de las recomendaciones junto con las pautas médicas:
| Recomendaciones | |
|---|---|
| ❤️ Control estricto de tensión, glucosa y colesterol | Mantener estos valores bien controlados ayuda a reducir el riesgo de nuevos eventos cerebrovasculares. |
| 💊 Anticoagulantes o antiagregantes según la causa | El tratamiento se elige en función del origen del problema vascular o del ictus. |
| 🥗🚶♂️🚭 Cambios en alimentación, ejercicio y tabaco | Adoptar hábitos saludables mejora la salud cardiovascular y ayuda a prevenir recaídas. |
| 🧠 Seguimiento neurológico y cardiológico | Las revisiones periódicas permiten controlar la evolución y ajustar el tratamiento cuando sea necesario. |
Secuelas frecuentes y proceso de rehabilitación neurológica
Superar la fase aguda no siempre significa recuperación completa. Muchas personas presentan secuelas físicas, cognitivas o emocionales que requieren apoyo prolongado.
Impacto físico, cognitivo y emocional tras el accidente cerebrovascular
Las secuelas más frecuentes incluyen:
- Dificultad para caminar o mover una parte del cuerpo.
- Problemas de equilibrio y coordinación.
- Trastornos del habla o de la comprensión.
- Dificultades de memoria, atención o planificación.
- Disfagia.
- Ansiedad, apatía, irritabilidad o depresión.
En personas mayores, estas limitaciones pueden afectar mucho a la autonomía, por lo que el apoyo familiar y profesional de cuidadores de pacientes con ICTUS resulta esencial.
Terapias de recuperación
La rehabilitación debe iniciarse lo antes posible y adaptarse a cada caso. Suele apoyarse en un abordaje multidisciplinar con:
- Fisioterapia para fuerza, marcha y equilibrio.
- Logopedia para habla, lenguaje y deglución.
- Terapia ocupacional para recuperar autonomía en actividades diarias.
- Neuropsicología cuando hay afectación cognitiva o emocional.
Una intervención temprana e intensiva no revierte, pero mejora el pronóstico funcional y la calidad de vida de la persona tras el ictus.